
診療科外科
Surgery
2026.01
伊藤智彰教授が日本胃癌学会代議員に選任されました。
伊藤智彰教授が日本消化器病学会指導医に認定されました。
2025.11
櫻庭駿介医師が准教授へ昇進しました。
2025.10
秋間龍之介医師が「日本外科学会専門医」を取得しました。
2025.10
櫻庭駿介医師がロボット支援手術認定プロクター(直腸・結腸)に認定されました。
2025.10
伊藤智彰教授が Fellow of the American College of Surgeons(FACS)に選任されました。
2025.05
櫻庭駿介医師が日本内視鏡外科学会 技術認定医(大腸)を取得しました。
概要
当科では日本外科学会専門医9名を有し、消化器外科専門医、乳癌専門医による消化器がん・乳がんを中心とした疾患に対して、専門性の高い医療を行っています。
手術治療では、食道がん、胃がん、大腸がん、肝臓がんに対して低侵襲の腹腔鏡手術を導入しております。令和3年より直腸がん、令和4年より結腸がん、令和6年より胃がんに対して、ロボット支援下手術を導入しました。また早期の食道がん、胃がん、大腸がんに対しては内視鏡を用いた粘膜下層剥離術(ESD)も行っております。
また、令和6年より日本肝胆膵外科学会「高度技能専門医」が在籍し、高難度肝胆膵外科手術にも対応しております。
乳がん手術ではセンチネルリンパ節生検を採用しております。この方法によって、リンパ節転移のない患者さんを判断し、不必要なリンパ節切除を省略し、低侵襲化をめざしています。
主な
施設認定
- 日本外科学会認定施設
- 日本消化器外科学会認定施設
- 日本消化器病学会認定施設
- 日本消化器内視鏡学会認定施設
- 日本救急医学会認定施設
- 日本膵臓学会認定施設
- 日本胃癌学会認定施設B
- 日本腹部救急医学会認定施設
- 日本乳癌学会認定関連施設
- 遺伝性乳癌卵巣癌総合診療協力施設
特色
あらゆる消化器がんに対して内視鏡治療、胸腔鏡・腹腔鏡治療、ロボット支援下手術を積極的に取り入れております。また、乳がん手術ではセンチネルリンパ節生検を採用しています。術後の患者さんの身体の負担を軽減し、身体の機能もできるだけ損なわない治療をめざしております。
医療紹介
1.ロボット支援下手術
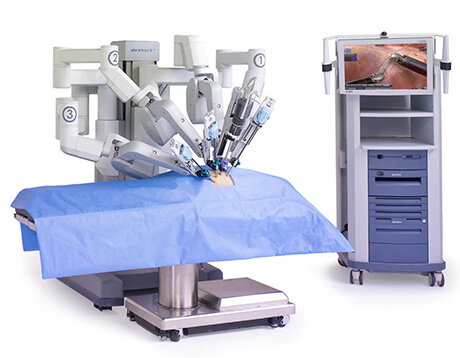
ダビンチXi
当院では現在、胃癌、結腸癌、直腸癌に対してロボット支援下手術を導入しております。ロボット支援下手術は、執刀医がロボットをコントロールしながら行う、従来の腹腔鏡手術と比較し、患者さんの体への負担がより少ない手術方法です。傷口も小さく、手術中の出血量を抑えられ、手術後の様々なメリットがあります。
2.胸腔鏡補助下食道がん手術
手術風景
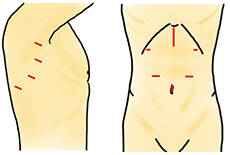
手術創
早期食道がん及び進行がんを本術式の適応としています。進行がんに対しては術前に化学療法を行った後に行っています。胸部操作、腹部操作、頸部操作が必要となります。胸部の右側に5~12mmの穴を5カ所開け、肋骨と肋骨の間からスコープと手術器具を挿入し、モニターを見ながら行います。また、腹部操作も鏡視下でおこない、創が小さく、痛みも少ない低侵襲手術となっています。
3.ロボット支援下胃切除・腹腔鏡下胃切除術
胃がんに関してはロボットもしくは、腹腔鏡での鏡視下手術での手術を主に行っています。症例により、開腹手術で行う場合もあります。また、GISTなどの粘膜下腫瘍に対しては部分切除(LECS:腹腔鏡・内視鏡合同腫瘍局所切除術)を行っています。
腹腔鏡の場合には、腹部に5か所のトロッカー(5~12mm)を挿入し、臍部から挿入した腹腔鏡(3D)をモニターで見ながら行う手術です。
腹腔鏡下胃切除術の手術風景
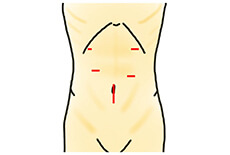
腹腔鏡手術創
切除した胃はおへそを開いて取り出し、胃切除後の再建も鏡視下に行う完全鏡視下手術を導入しており、開腹による胃切除より創が小さく、痛みも少なく、早期の退院が可能になっております。入院から退院までクリニカルパスで管理し、患者さんにも分かりやすい、不安の少ない治療を目指しております。
4.腹腔鏡下大腸切除術
手術風景
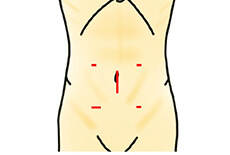
当院での標準的な腹腔鏡下大腸切除術では左写真(トロッカー挿入位置)の如く、臍部を含めて計5箇所に穴を開けてトロッカーを挿入し手術を行います。検体を取り出すために最終的には約5cm臍部を切開します。同部は一番大きな創にはなりますが、おへそのくぼみもあるため、臍部の創は比較的目立ちにくくなります。
5.肝胆膵悪性腫瘍(がん)手術
肝胆膵領域のがんは難治がんと言われます。悪性度が高く、手術自体の難易度が高いためです。患者さん個人の全身状態や病気の進行度に応じて、順天堂医院肝・胆・膵外科とも連携し、幅広く質の高い医療を提供します。
-

膵頭十二指腸切除術
- 膵癌
- 膵嚢胞性疾患
- 胆管癌
-

膵体尾部切除術
- 膵癌
- 膵嚢胞性疾患
-

肝切除術
- 肝細胞癌
- 転移性肝癌
6.乳がんの医療紹介
乳房温存手術、乳房再建術、遺伝性乳癌卵巣癌症候群の診断
- 乳房温存手術(乳房部分切除術)
- 乳がんの範囲が限られていて乳首から一定の距離がある場合は、比較的乳房の原形を保ったまま切除出来る時があります(切除した部位の皮膚が多少、くぼむ場合もあります)。
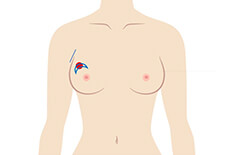
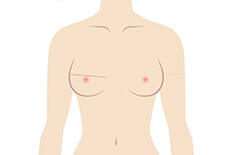
乳房部分切除術①:赤丸で示した「しこり」に対して、三日月状の皮膚切開を置きます。リンパ節検索用の皮膚切開も置きます。
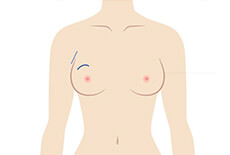
乳房部分切除術②:「しこり」を周囲組織をつけて切除し、周りの乳腺組織を寄せて、創を閉じます。乳房は多少、変形します。
- Tissue expanderによる乳房再建術
- 乳房を切除し、同時にtissue expander という風船のようなものを埋め込み、外来で少しずつ生理食塩水を注入して皮膚を伸ばし、乳房の形を作ります。皮膚が十分に伸展したところでもう一度手術をしてtissue expanderを抜き、長期使用に耐えるシリコンバッグに入れ替えます。さらに希望者には乳頭・乳輪を再建します。美容的に優れた手術法です。
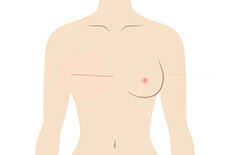
乳房再建術①:例として右乳房全摘術後、人工物で再建する場合をお示しします。右胸の中に皮膚拡張器(エキスパンダー)を挿入し、外来で生理食塩水を徐々に注入します。
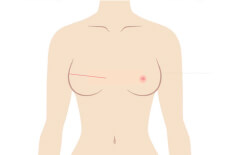
乳房再建術②:皮膚が十分に伸びて乳房の形が出来てきたら、エキスパンダーをシリコンという物質の入ったバッグ(長期間の挿入に耐えるもの)に交換します。
乳房再建術③:乳頭・乳輪を作り直します。
- 遺伝性乳癌卵巣癌症候群(HBOC)の診断
- 乳癌の一部には遺伝性のものがあり、乳癌だけでなく卵巣癌も発症する可能性のあることが分かってきました。検査の結果、遺伝性であることが分かればそれに沿った治療法の対応も考えられます。また必要に応じてご家族の乳癌検診の開始年齢を早める等の対策も取れます。
- ※検査体制について
- 当院ではマンモグラフィー、エコー、MRI、CT、針生検等の一般的な検査だけでなく、必要があればマンモトーム生検(吸引式生検:エコー、マンモグラフィー装置を用いた生検検査が出来ます)、PET等の高度な検査も可能です。
7.内視鏡的粘膜下層剥離術(ESD)
手術風景
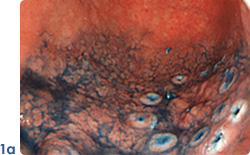
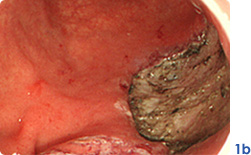
早期胃がんのESD
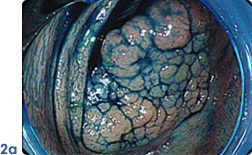
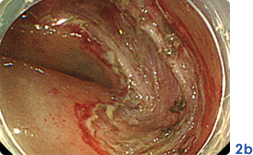
早期大腸がんのESD
内視鏡で治癒可能な食道・胃・大腸(粘膜内がんでリンパ節転移のないもの)、もしくはこれに準ずる病変(写真1a:胃マーキング後、写真2a:大腸)に対して内視鏡的粘膜下層剥離術を行っております。内視鏡的粘膜下層剥離術は、高周波メスで病変周囲を切開し、病変下の粘膜下層を剥離していくことにより、腫瘍径が大きな病変でも一括で切除することが可能となります(写真1b:胃腫瘍切除後、写真2b:大腸腫瘍切除後)。腫瘍を一括切除することにより、根治性を高め、正確な病理組織学的診断が可能になり、その後の明確な治療方針を患者さんに提示することが可能です。また、臓器が温存されるため患者さんの負担軽減につながり、外科手術が困難な高齢な患者さんにおいても施行可能です。
治療の合併症として、穿孔、出血、肺炎などがあります。
二酸化炭素による送気を行うことにより、穿孔後の手術を回避しております。抗凝固薬などを服用の高齢の方の術後出血については慎重に術後対応させていただいております。
専門外来のご案内
一般外来と併設の専門外来として下記を行っています
- 鼠径ヘルニア外来
- 化学療法外来
- 胆道膵臓外来
- 胸やけ外来
- 便秘外来
- 痔外来
乳腺専門外来
受診方法
| 診察科 | 外科 |
|---|---|
| 診察日 | 月・火(午後)・水・木(午前)・金曜日、土曜日(第1・3)午前 |
| 担当 | 田中 顕一郎・遠山 栞莉 |
| 対象疾患 | 乳腺腫瘤、乳がん、乳腺症、乳頭異常分泌、女性化乳房など |
対象疾患
食道疾患
- 食道がん
- 食道粘膜下腫瘍
- 食道アカラジア
- 逆流性食道炎
- 食道静脈瘤
胃十二指腸疾患
- 胃がん
- 胃潰瘍
- 胃GIST
- 胃悪性リンパ腫
- 胃粘膜下腫瘍
- 十二指腸潰瘍
- 十二指腸がん
小腸大腸疾患
- 大腸がん
- 小腸がん
- 急性虫垂炎
- 潰瘍性大腸炎
- クローン病
- 腸閉塞
- 痔
- 直腸脱
胆嚢・肝臓疾患
- 胆石症
- 総胆管結石症
- 肝内結石症
- 急性胆嚢炎
- 胆嚢がん
- 胆管がん
- 肝臓がん
- 転移性肝がん
- 胆道拡張症
- 膵胆管合流異常症
膵臓疾患
- 膵がん
- 急性膵炎
- 慢性膵炎
- 膵石症
- 膵内分泌腫瘍
- 膵嚢胞性疾患
乳腺疾患
- 乳がん
- 乳房再建術
- 乳腺炎
- 乳腺腫瘤
- 乳頭異常分泌
- 女性化乳房
ヘルニア
- 鼠径ヘルニア
- 大腿ヘルニア
- 臍ヘルニア
外来担当医表
急な都合により、情報を掲載できない場合がございますので、予めご了承下さい。
詳細は各科外来へお問い合わせ下さい。
- ◎
- 教授
- ◯
- 先任准教授
- □
- 准教授
- △
- 講師
- 赤字
- 女性医師
| 午前 | 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|---|
| 1診 | ◎ 佐藤 浩一 (一般・食道・胃) |
◎ 伊藤 智彰 (一般・食道・胃) |
◎ 佐藤 浩一 (一般・食道・胃) |
山本 陸 (一般) |
交代制 (一般) |
△櫻田 睦 (一般・大腸・化学療法) |
|
| 2診 | 交代制 (一般) |
松本 陽介 (一般・便秘) |
□ 櫻庭 駿介 (一般) |
秋間 龍之介 (一般) |
– |
交代制 (一般) |
|
| 3診 | – |
長廻 優輝(一般) |
村山 倫太郎 (一般) |
濱村 宏平(一般) |
– |
– |
|
| 5診 | ○ 田中 顕一郎 (乳腺) |
– |
○ 田中 顕一郎 (乳腺) |
交代制 (乳腺) |
麻生 沙帆 (乳腺) |
○ 田中 顕一郎 【第1,3】
|
|
| 6診 |
○ 田中 顕一郎 (予約)(乳腺) |
||||||
| 午後 | 月 | 火 | 水 | 木 | 金 | 土 | |
| 1診 | – |
◎ 伊藤 智彰 (一般・食道・胃・大腸) |
尾立 路輝 (一般) |
加藤 永記(一般) |
【交代制】 (一般) |
– |
|
| 2診 | 【交代制】 (一般) |
宮下真美子 (一般・肝胆膵) |
□櫻庭 駿介 (一般) |
岡本 侑大 (一般) |
– |
– |
|
| 3診 | – |
井田 善文(一般) |
石塚ジュスタン正也(一般) |
– |
– |
– |
|
| 5診 | ○ 田中 顕一郎 (乳腺)(予約) |
乳腺検査外来 (予約) |
乳腺検査外来 (予約) |
– |
麻生 沙帆 (乳腺) |
– |
医師紹介

院長特別補佐 特任教授、名誉教授
佐藤 浩一さとう こういち
- 出身大学
- 順天堂大学卒(1981年)
認定医・専門医など
- 日本外科学会専門医・指導医
- 日本消化器外科学会専門医・指導医
- 日本消化器内視鏡学会専門医・指導医
- がん診療に携わる医師に対する緩和ケア研修会修了
専門分野
- 食道がんの手術
- 消化器がんの診断
- 胃がんの手術
- 消化器がんの化学療法
院長補佐・診療部長 教授
伊藤 智彰いとう ともあき
- 出身大学
- 順天堂大学卒(2000年)
認定医・専門医など
- 日本外科学会専門医・指導医・代議員
- 日本消化器内視鏡学会専門医・指導医
- 日本消化器外科学会専門医・指導医
- 日本消化器病学会専門医・指導医
- 日本胃癌学会代議員
- 日本内視鏡外科学会(JSES)技術認定医(胃)
- 手術支援ロボット「ダビンチ」認定資格
- 日本ロボット外科学会専門医(Robo-Doc Pilot 国内B級)
- JSESロボット支援手術認定プロクター(直腸・結腸)
- 食道科認定医
- 日本消化器外科学会消化器がん外科治療認定医
- 日本がん治療認定医機構 がん治療認定医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 日本臨床外科学会 評議員
- 腹部救急認定医
- Fellow of the American College of Surgeons(FACS)
専門分野
- 一般外科
- 消化器癌、手術(食道・胃・大腸・直腸)、鏡視下手術、ロボット手術
- 食道・胃 内視鏡治療

たなか けんいちろう
田中 顕一郎
- 職位
- 先任准教授
- 出身大学
- 東京医科歯科大学卒(1994年)
認定医・専門医など
- 日本外科学会専門医・指導医
- 日本乳癌学会専門医・指導医
- 日本乳がん検診精度管理中央機構マンモグラフィ読影認定医
- 日本乳がん検診精度管理中央機構乳がん検診超音波検査実施・判定医師
- 日本がん治療認定医機構がん治療認定医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 日本臨床外科学会 評議員
- 日本乳癌学会 評議員
専門分野
- 乳癌の手術療法
- 乳癌の診断
- 乳癌の薬物療法
- 乳癌のチーム医療

さくらば しゅんすけ
櫻庭 駿介
- 職位
- 准教授
- 出身大学
- 順天堂大学卒(2012年)
認定医・専門医など
- 日本外科学会専門医
- 日本がん治療認定医機構がん治療認定医
- 日本消化器外科学会専門医
- 消化器がん外科治療認定医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 日本消化器内視鏡学会専門医
- 日本腹部救急医学会腹部救急認定医
- 日本内視鏡外科学会 ロボット支援手術プロクター認定医
- 日本ロボット外科学会専門医(Robo-Doc Pilot 国内B級)
- 日本内視鏡外科学会技術認定(ロボット大腸)
- 手術支援ロボット「ダビンチ」認定資格
- 手術支援ロボット「ヒノトリ」認定資格
専門分野
- 消化器手術
- ロボット支援手術・鏡視下・大腸がん手術

みやした まみこ
宮下 真美子
- 職位
- 助教
- 出身大学
- 札幌医科大学卒(2013年)
認定医・専門医など
- 日本外科学会専門医
- 日本消化器外科専門医
- 消化器がん外科治療認定医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 日本肝胆膵外科学会 高度技能専門医
- 手術支援ロボット「ダビンチ」助手資格
専門分野
- 肝胆膵 外科

まつもと ようすけ
松本 陽介
- 職位
- 助手
- 出身大学
- 新潟大学卒(2013年)
認定医・専門医など
- 日本外科学会専門医
- 日本消化器外科学会専門医
- 消化器がん外科治療認定医
- 日本ロボット外科学会専門医(Robo-Doc Pilot 国内B級)
- 日本内視鏡外科学会技術認定医(胃)
- 手術支援ロボット「ダビンチ」認定資格
専門分野
- 手術支援
- 消化器手術
- ロボット支援手術・鏡視下手術・胃がん手術

かとう ひさき
加藤 永記
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2014年)
認定医・専門医など
- 日本外科学会専門医
- 消化器内視鏡専門医
- 日本がん治療認定医機構がん治療認定医
- 日本消化器外科学会専門医
- 消化器がん外科治療認定医
- 手術支援ロボット「ダビンチ」認定資格
- がん診療に携わる医師に対する緩和ケア研修会修了
- 日本外科感染症学会インフェクションコントロールドクター(ICD)認定医

やまもと りく
山本 陸
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2014年)
認定医・専門医など
- 日本外科学会専門医
- 消化器内視鏡専門医
- 日本がん治療認定医機構がん治療認定医
- 日本腹部救急医学会腹部救急認定医
- 手術支援ロボット「ダビンチ」認定資格
- がん診療に携わる医師に対する緩和ケア研修会修了

あきま りゅうのすけ
秋間 龍之介
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2020年)
認定医・専門医など
- 日本外科学会専門医
- 手術支援ロボット「ダビンチ」認定資格
- 手術支援ロボット「ヒノトリ」認定資格
- がん診療に携わる医師に対する緩和ケア研修会修了

いだ よしふみ
井田 善文
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2022年)
認定医・専門医など
- 手術支援ロボット「ダビンチ」助手資格
専門分野
- 消化器外科

いしづか じゅすたん まさや
石塚 ジュスタン 正也
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2023年)
認定医・専門医など
- 手術支援ロボット「ダビンチ」助手資格
- がん診療に携わる医師に対する緩和ケア研修会修了

おりゅう ろき
尾立 路輝
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2023年)
認定医・専門医など
- 手術支援ロボット「ダビンチ」助手資格
- がん診療に携わる医師に対する緩和ケア研修会修了

むらやま りんたろう
村山 倫太郎
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2023年)
認定医・専門医など
- 手術支援ロボット「ダビンチ」助手資格
- がん診療に携わる医師に対する緩和ケア研修会修了

はまむら こうへい
濱村 宏平
- 職位
- 助手
- 出身大学
- 日本医科大学卒(2023年)
認定医・専門医など
- 手術支援ロボット「ダビンチ」助手資格

あそう さほ
麻生 沙帆
- 職位
- 助手
- 出身大学
- 千葉大学卒(2023年)
認定医・専門医など
- 日本乳がん検診精度管理中央機構マンモグラフィ読影認定医
- 乳腺外科

ながおか あや
長岡 綾
- 職位
- 助手
- 出身大学
- 順天堂大学卒(2024年)
専門分野
- 乳腺外科

おかもと ゆきひろ
岡本 侑大
- 職位
- 助手
- 出身大学
認定医・専門医など
- 手術支援ロボット「ダビンチ」助手資格

ながさこ ゆうき
長廻 優輝
- 職位
- 医師
- 出身大学
- 筑波大学卒(2022年)
専門分野
- 小児外科
- 小児泌尿器
- 成人一般
診療実績
研究
R7〜加藤 永記
- 膵癌患者における血清中EphA2の腫瘍マーカーとしての有用性
R6〜山本 陸
- 大腸癌患者における血清中MDSCの腫瘍マーカーとしての有用性
R5〜伊藤 智彰
- プレバイオティクス、プロバイオティクスと腸内細菌、癌転移抑制効果(災害医学研究センター)
- 抗がん剤誘発末梢神経障害の抑制効果物質の探索
R2〜伊藤 智彰
- 膵癌エピジェネティック早期診断マーカーの検討(科研費)
H30~田中 顕一郎
- 災害時における高齢乳がん患者のケア(災害医学研究センター)
- 乳がん術後、在宅リハビリテーションの新たな試み(患肢、関節可動域リハビリのスマートウェアによるモニタリング)
H30~上田 脩平
- ストレスによる消化管機能異常に対する腸炎モデルマウスを用いた検討(主)
- 前癌病変である逆流性食道炎、胃炎などにおける遺伝子異常について
H30~山本 陸
- 大腸癌患者における血清中HMGB1の腫瘍マーカーとしての有用性
