診療科循環器内科
Cardiovascular Medicine
-
概要
対象疾患は、虚血性心疾患(狭心症・心筋梗塞)、不整脈、心不全・心筋症、心臓弁膜症、末梢動脈疾患、肺循環・静脈疾患(肺高血圧症・肺塞栓症、深部静脈血栓症)、構造的心疾患(左心耳閉鎖・経皮的心房中隔欠損症閉鎖術・経皮的卵円孔開存症閉鎖術)、大動脈疾患、睡眠時無呼吸症候群、高血圧症などです。これらの循環器疾患の多くは迅速な診断と治療を要し、血液検査、心電図(安静、運動負荷)、心臓超音波(経胸壁、経食道、運動負荷)、長時間心電図、CT、MRI、核医学検査は外来にて随時施行でき、患者さんや疾患に適切な治療を速やかに行います。また、心臓カテーテル検査は2-3日間、カテーテル治療は3-4日間の入院で行っております。
突然の胸背部痛、呼吸困難や激しい動悸などの症状を自覚する場合は下記のような循環器救急疾患が疑われますので、速やかに受診してください。救急外来で当科専門医が拝見し、検査・治療を直ちに行います。
-
主な施設認定
- 日本循環器学会認定循環器専門医研修施設
- 日本心血管インターベンション治療学会研修施設
- 日本不整脈心電学会不整脈専門医研修施設
- 植え込み型除細動器・両心室ペースメーカー植え込み認定施設
- 経皮的カテーテル心筋冷凍焼灼術認定施設
- 心房細動に対するパルスフィールドアブレーション(PFA)認定施設
- リードレスペースメーカ植込み術および抜去術認定施設
- 経カテーテル的大動脈弁置換術(TAVR)専門施設
- 経皮的僧帽弁接合不全修復システム(MitraClip)認定施設
- 左心耳閉鎖システム(Watchman)実施認定施設
- 経皮的心房中隔欠損症(ASD)閉鎖術実施認定施設
- トランスサイレチン型心アミロイドーシス疾患修飾薬導入認定施設
- 心房中隔欠損症に対する経皮的心房中隔欠損閉鎖術実施認定施設
- 潜因性脳梗塞に対する卵円孔開存閉鎖術実施施設
特色
当院は伊豆半島を含む静岡県東部最大の三次救命救急医療センターとして地域救命救急を支える基幹病院であり、当科においても急性冠症候群、急性心不全、重症不整脈、大動脈解離、肺動脈血栓・塞栓症など重症度の高い循環器救急疾患に対して24時間体制で待機している循環器専門医が適切な検査・治療を迅速に行います。 患者搬送にはドクターヘリを使用しており、更なる迅速な対応をさせていただきます。
特に当院では急性冠症候群とした緊急カテーテル治療に精力的に取り組んでおり、年間500-600件 (うち、急性冠症候群に対する緊急治療 約200-250件、待機的治療約300-350件)の冠動脈カテーテル治療をおこない、最新のデバイスを用いることで良好な成績を示しています。不整脈治療にも力を入れており、カテーテルアブレーション年間約250件、ペースメーカー・デバイス治療約200件の実績を有しています。
また、心臓弁膜症に対するカテーテル治療(TAVI、Mitraclip)や左心耳閉鎖、ASD閉鎖、PFO閉鎖などの構造的心疾患に対する低侵襲治療も開始し、これまで静岡県東部地域では実施ができなかった最新の治療を提供できる体制を整えています。
当院は急性期疾患が多い一方で、地域柄高齢化率が高く、慢性期の心不全患者に対しても、多職種からなる心不全リハビリチームにより、患者教育など多方面からの心不全治療を行い、地域の先生方とも連携して慢性期の診療にあたっています。 心臓血管外科とも常時連携し、重症冠動脈疾患、急性大動脈解離や重度の弁膜症、末梢動脈血栓など外科的治療を要する場合も直ちに対応可能です。
虚血性心疾患
虚血性心疾患は、心臓の筋肉(心筋)を栄養する冠動脈が動脈硬化の進行や血栓により狭窄または閉塞することにより生じる病気です。狭心症、急性心筋梗塞は、虚血性心疾患の代表的な疾患となります。
安定狭心症には、歩いたり、階段をのぼったり、家事をしたりと、体に負担がかかったときに胸痛などの症状が出現する労作性狭心症、夜間や早朝などを中心に冠動脈が痙攣することにより症状が出現する冠攣縮性狭心症があります。また、症状が徐々に増悪する不安定狭心症と冠動脈の高度狭窄や閉塞により心筋の壊死が生じる急性心筋梗塞をまとめて急性冠症候群といいます。
虚血性心疾患は、生命にかかわる疾患の一つです。疑わしい症状があった場合には、病院へ受診またはご相談ください。外来では、12誘導心電図、運動負荷心電図、心臓超音波検査、心筋シンチグラフィーなどに加え、冠動脈CTによる冠動脈の評価も可能です。冠動脈CTは、造影剤を用いて冠動脈の形態や狭窄を評価する検査です。心臓カテーテル検査に比較して低侵襲であり、入院の必要もありません。造影CTにて冠動脈狭窄を認めた場合は、入院の上(1泊または2泊)心臓カテーテル検査を行います。そこで実際に狭窄を認めた場合には、心筋の虚血を評価する必要があります。
当院で主に行っている心筋虚血評価は、負荷心筋シンチグラフィー検査および心臓カテーテル検査の際、冠動脈内にワイヤーを挿入し狭窄部前後の冠動脈内圧を用いて評価する冠血流予備比(FFR:Fractional Flow Reserve)や瞬時冠内圧比(iFR:instantaneous wave-free ratio)などになります。冠動脈の狭窄が心筋に影響を与えていることが証明された場合のみ、カテーテル治療や冠動脈バイパス手術による血行再建術を検討します。
FFR CTは、当院で撮像したCTのデータをハートフロー社に送り、追加の検査なく、虚血の評価を行うことができるシステムで、当院では2021年より使用可能となりました。解析に対して追加の費用はかかりますが、わかりやすく虚血の重症度を見ることができ、この結果を見て治療方針を決めることが可能となりました。
虚血性心疾患の治療には、主に薬物治療、カテーテル治療、外科治療(冠動脈バイパス手術)があります。検査結果をふまえ、病気や患者様の状態などを評価し、適切な治療を選択、提案させていただきます。
不整脈
不整脈は、一般に脈の速くなる頻脈と遅くなる徐脈に分類できます。徐脈性不整脈に対してはペースメーカーなどの植込み型デバイス治療が確立されていますが、近年、小型化、さらにはリードのないペースメーカーを用いることも増えております。頻脈性不整脈に対しても、以前は薬物療法が主体でありましたが、現在はカテーテルアブレーション治療をはじめ、植え込み型除細動器、さらには難治性心不全に対する両心室ペーシング治療を、当科でも積極的に取り入れ、患者さんのQOLおよび生命予後を改善する治療にあたっております。不整脈、心不全に対する最新の非薬物療法についてそれぞれ簡単に説明致します。
- 1. カテーテルアブレーション(経皮的心筋焼灼術)
-
足の付け根の血管(大腿静脈や動脈)から電極カテーテルといわれる細い電線を心臓の中に挿入し、不整脈の原因となる部位を探し出し、カテーテルの先端から心筋の局所的な焼灼を行うものです。当院では、高熱を用いた高周波アブレーション、冷凍凝固法によるクライオ・アブレーションといった熱エネルギーに加え、最先端のパルスフィールド・アブレーションによる新しいエネルギーを用いて不整脈を根治することができます。
心房細動に対するカテーテル治療は、近年飛躍的な成功率と安全性の向上を認め、また、高齢化に伴い世界的に罹患人口が著増しております。当院でも積極的にカテーテル治療を実施し、全国的なデータと比較しても良好な結果が得られております。
発作性上室性頻拍症、心房粗動、特発性心室頻拍など他の不整脈に関しましても良好な実績を誇っております。3Dマッピングシステムを用いた治療を積極的に行い、原因部位の特定が難しい不整脈でも原因究明が可能となり、心室頻拍などのかつて困難であった不整脈の治療成績も向上しています。
2024年9月より本邦でも保険収載されましたパルスフィールド・アブレーション(PFA)を、当院では静岡県東部初の施設として2024年11月より導入しています。パルスフィールド・アブレーションは高電場(パルスフィールド)を発生させることで細胞膜に小さな穴をあけることにより細胞死を誘導する方法です。心臓周囲組織への影響を最小限にして、心筋特異的な焼灼が可能とされています。当院では心房細動治療におきましては、安全性がより高いとされるPFAを積極的に使用しております(2025年5月現在 MEDTRONIC Pulse Select、BOSTON FARAPULSE、Biosense Webster VARIPULSEが使用可能です)。
- 2. 植え込み型除細動器(Implantable Cardioverter-Defibrillation:ICD)
- 心臓突然死の大半は致死的不整脈(心室細動等)によるものであり、抗不整脈剤による突然死予防には限界があります。心室細動を止めるには電気ショックによる除細動が有効な治療法ですが、体外式電気的除細動装置(電気ショック)が必ずしも傍らにあるとは限りません。そこで、致死的不整脈による突然死のリスクが高いと推測される患者さんには、前胸壁の皮下にICDの植え込みを行っています。ICDは致死性不整脈を予防するものではありませんが、自動的に不整脈を監視しすばやく不整脈に対応することで突然死を防ぐことができ、適応となる患者さんに施行しています。
- 3. 両心室ペーシング(Biventricular pacing)/心臓再同期療法(CRT)
- 薬剤抵抗性の難治性心不全の新たな治療法として、近年注目を集めている治療法です。通常のペースメーカーは右心室からの刺激により心臓が興奮し、収縮しています。この両心室ペーシングでは左心室側にもリード線を挿入し、右心室、左心室を同時にペーシングし心臓を収縮させることで心拍出量を増加させることができます。この両心室ペーシングにより、重症心不全の患者さんの心機能が改善することが報告されています。両心室ペーシング に致死的不整脈を治療するICDの機能がついたCRT-D(心臓再同期療法+除細動器)とペースメーカー機能のみの小型化されたCRT-Pとを適切に使い分け、生命予後改善のため当科でも積極的に植込み手術を行っています。
- 4. ペースメーカー治療
- 高齢化が進んでいる医療圏において、リードレス・ペースメーカーを積極的に使用しています。一方、心不全を合併している患者さんには、元々の心臓の電気の流れ(刺激伝導系)に近い生理的なペーシング方法とされる左脚領域ペーシングも積極的に用いています。上記の心臓同期療法と組み合わせたペースメーカー植込み術も多数行っています。
- 5. ペースメーカー外来
- ペースメーカーなどの植込み型デバイス治療をされた患者さんは数か月~1年ごとに、ペースメーカー外来での定期通院を行っています。最近は、自宅に小型の通信機を設置し、遠隔でもモニタリングを行うことで、適宜不整脈が発生した情報などを当院医師に通信することも積極的に勧めており、より患者さんの安全性とニーズに役立てています。
心不全
心臓は全身に血液を送り出すポンプの役割を果たしています。心不全とは、この機能が低下し血液拍出が不十分になり必要な血液循環量を保てなくなる症状ないし病態のことです。心不全は高齢になるほど患者さんの数は増加し、現在日本では約120万人の患者さんがいるとされています。当院の位置する静岡東部地域は全国平均と比しても高齢化がより進んでおり心不全患者数入院数も増加傾向にあります。心不全の患者数は2030年までに推計130万人に達すると言われており心不全パンデミック時代とも言われております。非常に予後も悪く、一度発症すると、完全に良くなることはなく、一生付き合っていかなければならない病気です。
症状: 心不全になると、全身に十分な酸素と栄養が行き届かなくなり、一方では、全身をめぐった血液が心臓まで十分に戻らなくなって全身にうっ滞します。 その結果、肺に水が溜まれば呼吸困難、下肢に溜まれば浮腫などの症状をきたします。
原因:心不全には多くの原因として心筋梗塞や弁膜症、不整脈などはっきりしている場合があり、その場合にはそちらの治療をまず行います。心筋症など、特定の治療法がないと考えられた場合には薬物治療が中心となります。当院では以下の検査を行うことが可能であり、心不全の原因となる疾患の特定を行っております。
治療:当院ではカテーテル、不整脈などそれぞれ専門の医師と相談しながら検査・治療にあたっています。また、薬物治療に加え、リハビリや生活習慣、食事の指導が非常に重要になります。医師だけでなく、看護師、薬剤師、栄養士、リハビリスタッフなどで定期的にカンファレンスを行い、チーム一丸となって治療にあたっています
弁膜症
心臓には血液の逆流を防ぐため、弁という組織が4個存在します(大動脈弁、僧帽弁、三尖弁、肺動脈弁)。この弁が狭窄、または逆流(閉鎖不全)するなど不具合が生じた状況を弁膜症といいます。
従来、重症の弁膜症で薬物治療のみでは改善が見込めない場合は、心臓を止めて弁置換術または弁形成術という開心術をおこなっていました。しかし、これらの手術は身体に負担が大きいため、高齢者また合併症を多く有する患者様においてはリスクが高いことが問題でした。近年、カテーテル治療による弁膜症の治療が行われるようになり、当院でも大動脈弁狭窄症に対する経皮的大動脈弁置換術(TAVI)、僧帽弁閉鎖不全症に対する経皮的僧帽弁接合不全修復術(Mitraclip)を行えるようになりました。また、心房中隔欠損症・卵円孔開存症といった先天的に存在する心臓の中の構造異常をカテーテルで閉鎖したり、脳梗塞の原因となる心房細動において最も血栓が出来やすい左心耳をカテーテルで閉鎖する治療も開始しています。
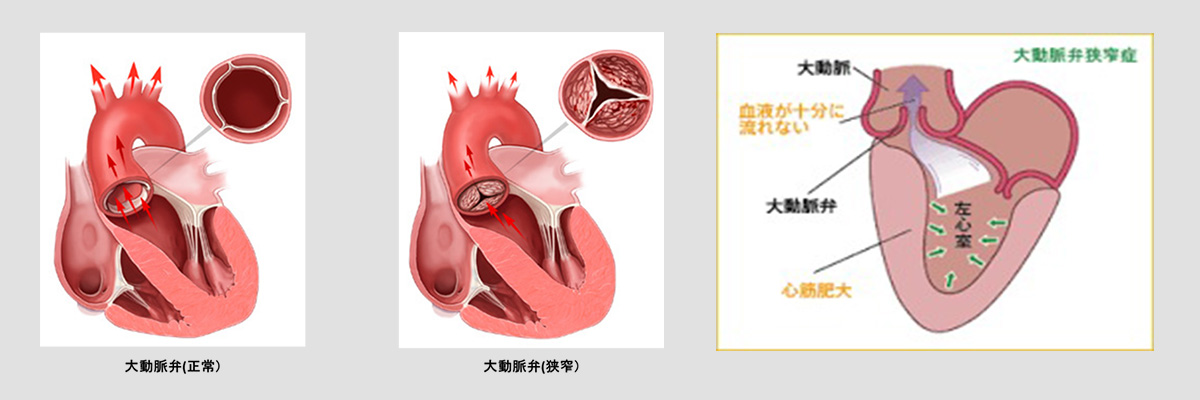
- 大動脈弁狭窄症とは
- 大動脈弁は、通常3枚からなる弁で形成され、心臓から動脈血が送り出される際に開放する出口となります。この3枚の弁の接合部が、何らかの原因で癒合して可動性が悪くなり、弁を十分に開くことができないことを大動脈弁狭窄症といいます。大動脈弁狭窄症が高度になると、全身に血流を送り出すことが困難となり、血圧低下や、失神・狭心症などの症状が出現するようになります。また、心臓には圧負荷がかかるため、心機能の低下・心不全を発症するようになり、時として不整脈による突然死の原因になる場合もあります。
- 大動脈弁狭窄症の有病率
-
65歳以上の大動脈弁狭窄症罹患率は2~4%といわれ、70~140万人いると推定されますが、多くの方でその存在に気付かれていないのが現状です。また大動脈弁狭窄症は加齢とともに進行していきますので報告によりばらつきがありますが、80歳以上ともなると重症例が7%程度にのぼると推定されており、日常診療の中で診察されている患者の中にも無視できない頻度で存在していると考えられます。
このように日々出会うかもしれない大動脈弁狭窄症ですが、重症ともなるとその予後は不良です。症状のある患者の予後が悪いことは以前からよく知られておりましたが、無症候性重症大動脈弁狭窄症も予後不良であることが近年多数の研究で報告されておりますので適切に発見して治療に結び付けていくことが重要です。
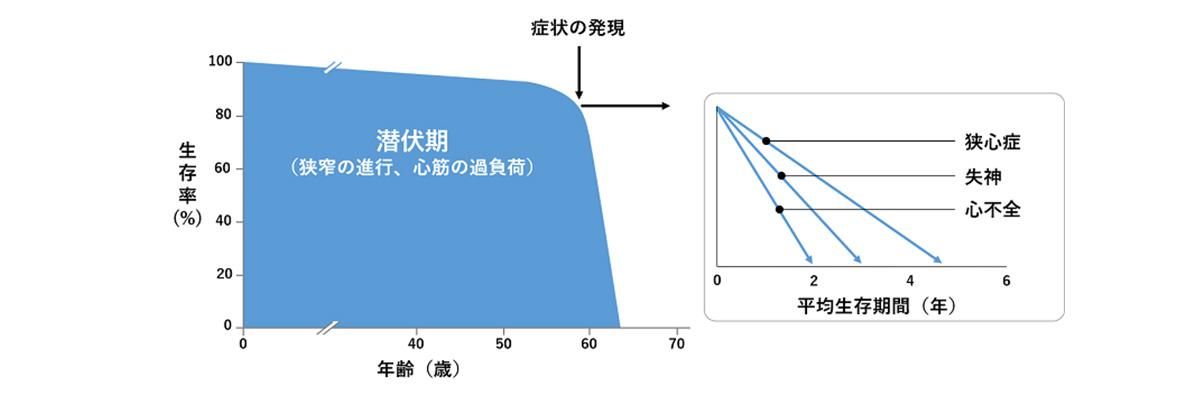
Edwards社提供 Ross J Jr, et al. Aortic stenosis. Circulation. 1968;38:61-7.より改変
- 狭心症 → 4-5年
- 失神 → 2-3年
- 心不全 → 1-2年
- 大動脈弁狭窄症の診断方法
- 大動脈弁狭窄症の診断は主に心エコーで行います。
息切れ、胸痛、失神などの症状がある場合や心雑音、心電図異常などから心エコー検査を行って診断されることがほとんどです。
重症度評価まで主に心エコーで行うことができます。 - 中等症ASでは定期的なエコー検査が推奨される
- 重症でも保存的にみる場合、短期的に進行するものはイベント発生率が高いのでフォローが必要
- 機器や技量によるばらつきがあるので、できれば同一施設でのフォローが望ましい
- ガイドラインで示されているエコーフォローアップ頻度
-

- 大動脈弁狭窄症の治療法
-
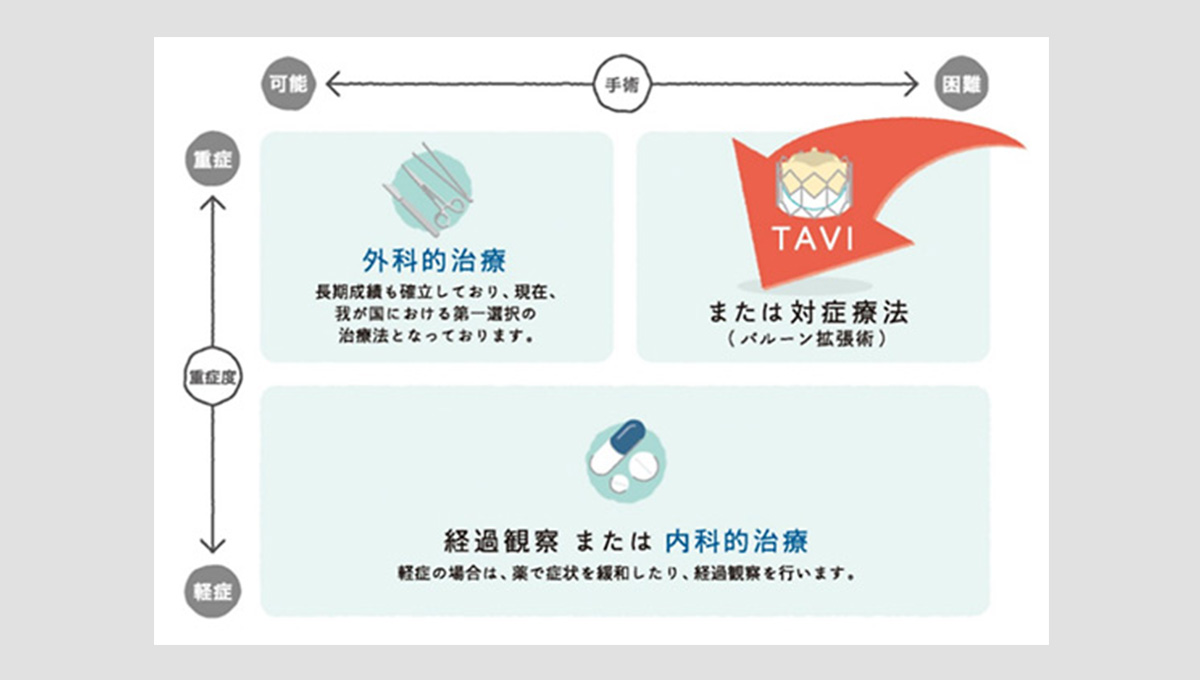
通常、大動脈弁狭窄症の治療法は、外科的に大動脈弁を人工弁に取り換える大動脈弁置換術の適応となりますが、過去に心臓手術を受けている方や多臓器疾患を併存している方は手術のハイリスク症例とされます。このようなハイリスク症例の方にも根治的治療を可能としたのが経カテーテル的大動脈弁植え込み術 (TAVI) です。TAVIは手術では必須である人工心肺を使用した心停止・体外循環を行わずにカテーテルを用い生体弁による人工弁を植え込む治療です。日本では2013年10月から保険適用となり2017年1月までに累計で6000件以上施行されています。周術期死亡率は低く、ハイリスク患者を対象にした欧米の他施設ランダム化試験であるPARTNER trialの5年成績でも外科治療と同等の結果が得られています。また、最近では低・中等度リスクの症例に関してもTAVIは外科治療と同等か症例によっては良好な結果も報告されています。
- TAVI国内実施件数(2013年10月~2017年1月)
-
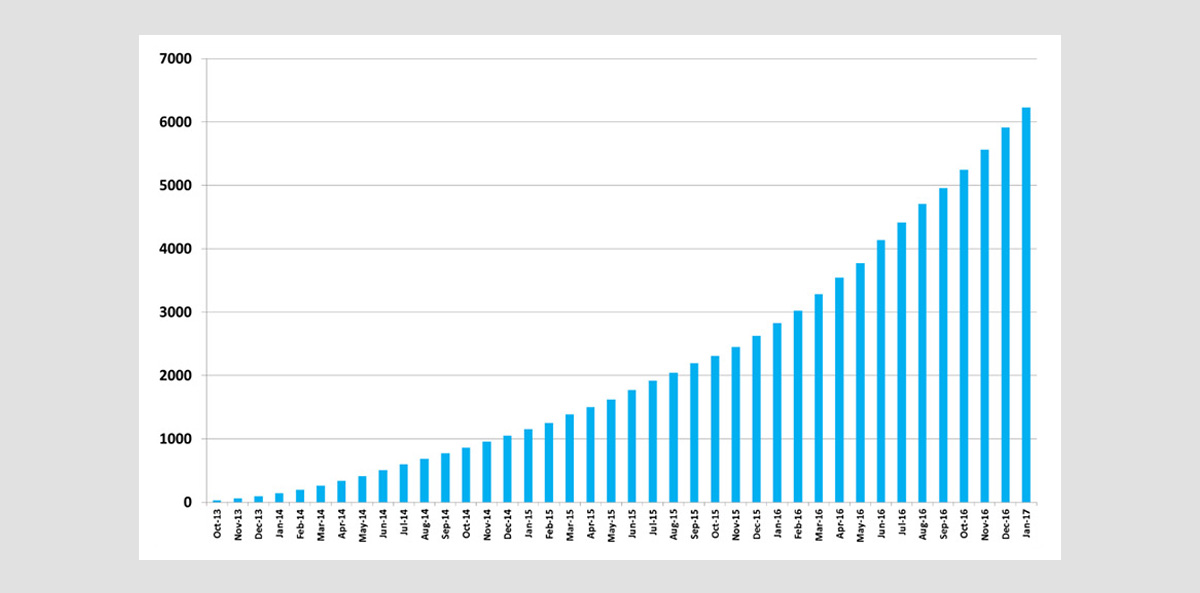
第81回日本循環器学会学術集会 TAVI関連学会協議会発表より作図
- 現在使用している生体弁
-
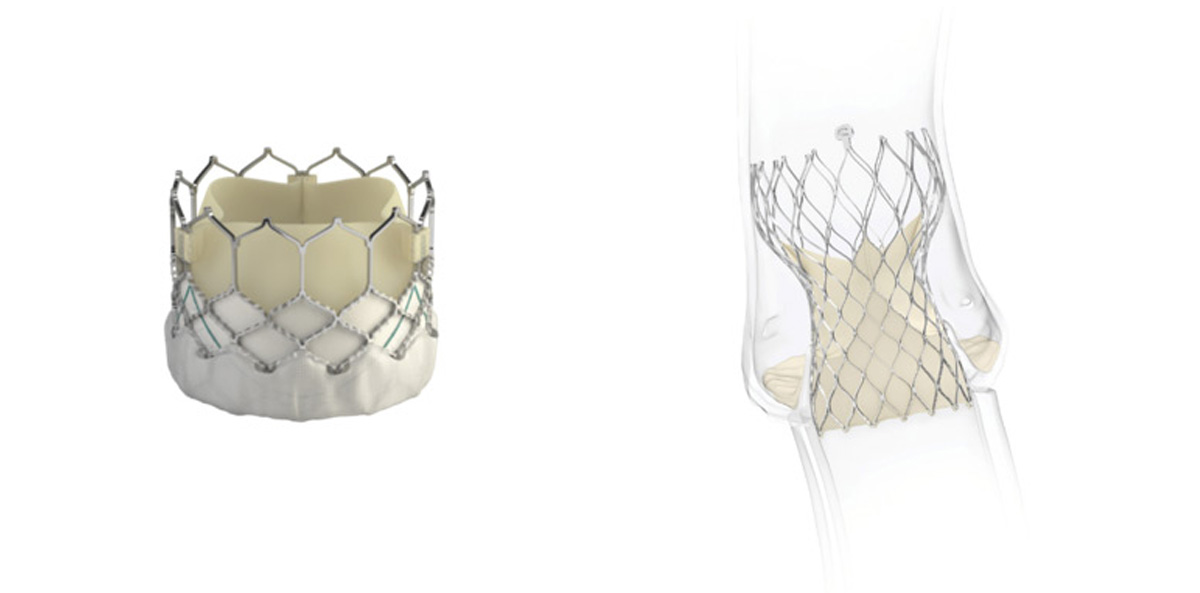
TAVIで使用する生体弁
画像提供:エドワーズライフサイエンス社、メドトロニック社
- 治療方針の決定について
-
依然として他の弁膜症への同時手術必要例の存在や一部の解剖学的要因、若年者に対する長期の耐久性の点やその後の治療戦略(劣化のない機械弁を選択する、外科生体弁を使用して劣化した場合はその中にTAVI弁を留置する方針をとる、など)から外科的置換術を行う方がよい場合もあります。そのため治療方針の決定においてはまず侵襲的な治療が必要かということを判断し、その後外科的に行うかカテーテル治療を行うかはそれぞれの患者さんの事情に合わせて決定します。
当院ではまず主に外来でのエコー検査で診断と重症度の判定、患者さん本人の症状や全身状態などから侵襲的治療の必要性を検討します。重症でさらに検討が必要と判断されれば造影CTや追加のエコー(経食道エコーも含む)での解剖学的評価、冠動脈評価、脳動脈や末梢動脈評価、および全身合併症の把握を2-3泊程度の短期入院で行います。
その後循環器内科インターベンション施行医、外科医、エコー専門医、心臓リハビリ専門医、麻酔科医等の医師や看護師、臨床工学技士、検査技師、放射線技師、理学療法士、ソーシャルワーカーなどのコメディカルも含めたカンファレンスを通して、侵襲的治療施行の可否、カテーテル治療と外科治療の選択などが決定されます。カテーテル治療、外科的治療の選択は年齢では概ね80歳以上ではTAVIを選択し、75歳以上でも患者さんの希望なども考慮して検討します。それより若年の方は外科治療が基本となりますが、合併症など全身状態も加味してより安全な治療を受けていただけるように検討させていただきます。方針に関して患者さんおよび家族へ十分な説明を行い、同意された後に治療に臨むこととなります。
- TAVIの実際
-
入院はTAVIであれば原則1週間程度の入院ですが、患者さんごとに調整が可能です。
術前に十分なオリエンテーションやリハビリ面での介入も開始して手術に望みます。
TAVIは緊急開胸手術にも対応可能なようにハイブリッド手術室(カテーテル治療と開胸手術の双方に対応可能な手術室)にて外科医と内科医が協力しながら行います。当院では主に全身麻酔(局所麻酔と鎮静で行うこともあります)で大腿部からカテーテルを挿入し(その他に鎖骨下動脈、直接大動脈や心尖部からカテーテルを挿入する方法もあります)、TAVI用の生体弁を留置します。
基本的に1泊程度集中治療室で経過を見させていただき、翌日からは食事やリハビリも開始します。TAVIは体力的な消耗が小さく、高齢の患者様でも翌日には術前のように歩けることがほとんどです。
また年のせいと思っていた息切れなどが改善して外来では以前よりずっと楽に動けるようになったという方も多くいらっしゃいます。
経過がよければ術後数日で退院され、退院後はかかりつけの先生と連携しながらフォローアップを行っていきます。
来院可能な範囲で定期的なエコーなどのチェックは当院で行い、今後の注意点などをかかりつけの先生と共有してまいります。当院のハートチームメンバー
- 急性冠症候群(心筋梗塞、不安定狭心症)
- 労作性狭心症
- 冠攣縮性狭心症
- 上室性不整脈(上室性期外収縮、心房細動、心房粗動、発作性上室性頻拍)
- WPW症候群
- 心室性不整脈(心室性期外収縮、心室頻拍)
- 洞機能不全症候群
- 房室ブロック
- Brugada症候群
- QT延長症候群
- 急性心不全
- 慢性心不全
- 肥大型心筋症
- 拡張型心筋症
- 心筋炎
- アミロイドーシス
- サルコイドーシス
- その他の二次性心筋症
- 大動脈弁狭窄症・閉鎖不全症
- 僧帽弁狭窄症・閉鎖不全症
- 三尖弁逆流症
- 閉塞性動脈硬化症
- 急性動脈閉塞症
- バージャー病
- 肺高血圧症
- 肺塞栓症
- 深部静脈血栓症
- 経皮的左心耳閉鎖
- 経皮的心房中隔欠損症閉鎖術
- 経皮的卵円孔開存症閉鎖術
- 大動脈瘤
- 大動脈解離
- 大動脈炎症候群
- 高血圧
- 二次性高血圧
- 心房中隔欠損症
- 心室中隔欠損症
- その他の先天性心疾患の術後
- 急性心膜炎
- 収縮性心膜炎
- 心タンポナーデ
- がん関連血栓症
- がん治療関連心臓機能障害
- 睡眠時無呼吸症候群
- 失神
- ◎
- 教授
- ◯
- 先任准教授
- □
- 准教授
- △
- 講師
- 赤字
- 女性医師
- 職位
- 教授
- 出身大学
- 北海道大学卒(2003年)
- 日本内科学会認定内科医
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本心血管インターベンション治療学会専門医
- 日本経カテーテル的心臓弁治療関連学会TAVR指導医
- 日本循環器学会東海支部評議員
- がん診療に携わる医師に対する緩和ケア研修会修了
- 虚血性心疾患
- 循環器全般
- 職位
- 特任教授
- 出身大学
- 岩手医科大学卒(1986年)
- 日本内科学会認定内科医
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本心血管インターベンション学会施設代表医
- 日本心血管インターベンション治療学会専門医
- 急性心筋梗塞の診断と治療
- 心血管インターベンション
- 職位
- 准教授
- 出身大学
- 筑波大学卒(2006年)
- 日本内科学会認定内科医
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本不整脈心電学会不整脈専門医
- 日本心臓リハビリテーション学会 心臓リハビリテーション指導士
- がん診療に携わる医師に対する緩和ケア研修会修了
- 循環器全般
- 不整脈疾患
- 職位
- 准教授
- 出身大学
- 弘前大学卒(2007年)
- 日本内科学会認定内科医
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本心血管インターベンション治療学会専門医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 虚血性心疾患
- カテーテルインターベンション
- 下肢閉塞性動脈硬化症
- 職位
- 准教授
- 出身大学
- 新潟大学卒(2008年)
- 日本内科学会認定内科医
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本心血管インターベンション治療学会専門医
- 日本経カテーテル的心臓弁治療関連学会TAVR指導医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 心臓弁膜症(TAVR,TEER,PTMC)
- 構造的心疾患(ASD,PFO,左心耳閉鎖)
- 腫瘍循環器
- 職位
- 助教
- 出身大学
- 順天堂大学卒(2010年)
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本心血管インターベンション治療学会専門医
- 日本集中治療医学会専門医
- トランスサイレチン型心アミロイドーシス疾患修飾薬導入認定医師
- がん診療に携わる医師に対する緩和ケア研修会修了
- 虚血性心疾患
- 睡眠時無呼吸症候群
- 職位
- 助教
- 出身大学
- 順天堂大学卒(2011年)
- 日本内科学会認定内科医
- 日本内科学会総合内科専門医
- 日本循環器学会循環器専門医
- 日本心血管インターベンション治療学会認定医
- 日本睡眠学会総合専門医
- SHD心エコー図認証医
- 日本医師会認定健康スポーツ医
- トランスサイレチン型心アミロイドーシス疾患修飾薬導入認定医師
- 日本心不全学会心不全緩和ケアトレーニングコース修了
- 循環器全般
- 心不全
- 睡眠時無呼吸症候群
- 職位
- 医師
- 出身大学
- 順天堂大学卒(2019年)
- 日本専門医機構認定内科専門医
- 日本循環器学会循環器専門医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 職位
- 医師
- 出身大学
- 順天堂大学卒(2020年)
- 日本専門医機構認定内科専門医
- がん診療に携わる医師に対する緩和ケア研修会修了
- 職位
- 医師
- 出身大学
- 順天堂大学卒(2021年)
- がん診療に携わる医師に対する緩和ケア研修会修了
- 職位
- 医師
- 出身大学
- 新潟大学卒(2021年)
- がん診療に携わる医師に対する緩和ケア研修会修了
- 循環器分野を専攻しておりますが、内科全般、おこまりごとがあればご相談下さい。
- 職位
- 医師
- 出身大学
- 信州大学卒(2022年)
- がん診療に携わる医師に対する緩和ケア研修会修了
- 職位
- 医師
- 出身大学
- 順天堂大学卒(2022年)
- がん診療に携わる医師に対する緩和ケア研修会修了
- 職位
- 医師
- 出身大学
- 琉球大学卒(2023年)
- 職位
- 医師
- 出身大学
- がん診療に携わる医師に対する緩和ケア研修会修了
大動脈弁狭窄症に対する経カテーテル的大動脈弁植え込み術
(Transcatheter Aortic Valve Implantation:TAVI)
2022年3月23日に径カテーテル的大動脈弁置換術の実施施設に認定されました。

有症候性ASの予後
| 経過観測 | 介入検討 | ||||
|---|---|---|---|---|---|
| 大動脈弁硬化 | 軽症AS | 中等症AS | 重症AS | 超重症AS | |
| Vmax(m/秒) | ≦2.5 | 2.6~2.9 | 3.0~3.9 | ≧4.0 | ≧5.0 |
| mPG(mmHg) | - | <20 | 20~39 | ≧40 | ≧60 |
| AVA(cm²) | - | >1.5 | 1.0~1.5 | <1.0 | <0.6 |
| AVAI(cm²/m²) | - | >0.85 | 0.60~0.85 | <0.6 | - |
| Velocity ration | - | >0.50 | 0.25~0.50 | <0.25 | - |
日本循環器学会:弁膜症治療のガイドライン(2020年改訂版)より
心エコーという侵襲の低い検査で調べることができますので、高齢の方でも比較的負担が少なく診断ができ、治療が必要かというところまで把握することができます。
また心エコー検査を受けた時点で重症ではない大動脈弁狭窄症例においても経年変化で重症化していくことが知られていますので、近年改訂された弁膜症治療のガイドラインにおいてもエコーでのフォローアップが推奨されております。
心筋症
心筋症は、心臓の筋肉の異常によって、心機能が進行性に低下する疾患を総称した病名です。進行すると心不全を発症することが多く、心不全の治療と並行して検査・治療を行っていきます。近年では、様々な検査・治療法が出てきており当院でも以下の検査を行い診断していくことが可能です。
特に、最近非常に多くの心不全患者の基礎疾患として診断されているトランスサイレチン型心アミロイドーシスは、その治療薬であるビンダケル®が登場し劇的に予後を改善させる可能性が出てきております。当院は全国でも限られた日本循環器学会認定のビンダケル導入施設の1つに認定されており、近隣の施設からも広く患者さんを受け入れております。 アミロイドーシスは進行性の病気で早期の治療開始が重要ですので、早めにご相談ください。
睡眠時無呼吸症候群
睡眠時無呼吸症候群は夜間就寝中に呼吸が停止し、その結果日中の眠気や起床時の熟眠感の欠如などの症状を来す疾患です。睡眠時無呼吸には大きく分けて、肥満などの原因による上気道の閉塞をメインとした閉塞性無呼吸、脳疾患や心不全などで見られる特殊な中枢性無呼吸があり、一般的には閉塞性無呼吸がよく知られています。閉塞性無呼吸は心血管疾患の原因となり、高血圧、冠動脈疾患、心不全など循環器疾患に広く合併します。また心不全の患者には高率に中枢性無呼吸を合併し、どちらの無呼吸も循環器疾患の予後を悪化させると言われています。
検査方法は外来でできる簡易検査、入院で行う精密検査(ポリソムノグラフィ)がありますが、当院では2020年よりポリソムノグラフィも実施可能となりました。また治療としては持続陽圧換気(CPAP)療法やマウスピースなどがあり、症例に応じて患者様と相談しながら治療にあたっています。
肺高血圧症
肺高血圧症は、心臓から肺へ血液を送る肺動脈の血圧(肺動脈圧)が高くなる病気です。肺高血圧症は様々な原因によって引き起こされ、心臓や肺が悪いこと、肺動脈に詰まった血栓が原因となることもあります。大きく5群に分類されており、原発性肺高血圧症(PAH)や慢性血栓塞栓性肺高血圧症(CTEPH)は国の指定難病に指定されており、診断がつくと治療費減額の対象になります。
肺高血圧症の初期症状は、息切れ、胸痛や動悸などがあり、症状が進行すると失神、呼吸困難、足の浮腫みなどが認められるようになります。
肺高血圧の診断はカテーテル検査が主になりますが、その他にも、心エコー図検査、造影CT、核医学検査、呼吸機能検査、6分間歩行検査など様々な検査を見て総合的に判断をします。
肺高血圧症の治療は、PAHに対しては肺動脈を拡張させる薬や酸素療法で、肺動脈圧を下げて右心室への負荷を軽減し、症状を改善させることです。また、CTEPHに対して、肺動脈形成術(BPA)と薬物療法を用い治療します。BPAが必要な患者様は順天堂大学病院と連携して治療をさせていただいており、近年患者様が非常に増えています。
下肢閉塞性動脈硬化症
下肢閉塞性動脈硬化症は、足の血管の動脈硬化がすすみ、動脈が狭窄または閉塞することにより足の筋肉へ十分な血流が保てなくなる病気です。
初期は症状がほとんどありませんが、足先の冷えなどを自覚することがあります。病気が進行するにつれ、歩いたときに足(場合によっては腰やおしり)の筋肉の痛みを自覚するようになります。さらに病状が進行した場合には、安静時にも足先の痛みが出現したり、足先の色調が不良になったり、足先やかかとにできた傷が治らず潰瘍を形成することがあります。また、潰瘍や足の壊疽(皮膚や皮下の組織が死滅し黒色などに変化すること)により、下肢の切断が必要になることがあります。当院では、このような重症の下肢閉塞性動脈硬化症の患者様に対して、形成外科、皮膚科、糖尿病代謝内科と合同でフットケア外来による診察を行っております。
専門外来のご案内
対象疾患
虚血性心疾患
不整脈疾患
心不全・心筋症
心臓弁膜症
末梢動脈疾患
肺循環・静脈疾患
構造的心疾患
大動脈疾患
血圧異常
成人先天性心疾患
心膜疾患
腫瘍循環器
その他の疾患
外来担当医表
急な都合により、情報を掲載できない場合がございますので、予めご了承下さい。
詳細は各科外来へお問い合わせ下さい。
| 午前 | 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|---|
| 1診 | □ 和田 英樹 (初診兼) (一般・狭心症・インターベンション・末梢動脈疾患) |
◎荻田 学 (一般・虚血性心疾患) |
□ 遠藤 裕久 (一般・心臓弁膜症【TAVI・Mitra Clip】) |
◎ 諏訪 哲 (一般・心筋梗塞・狭心症) |
◎ 諏訪 哲 (一般・心筋梗塞・狭心症) |
□塩澤 知之 (一般・不整脈) |
|
| 2診 | 朱 櫻華 (初診兼) (一般) |
谷津 翔一郎 (初診兼) (一般・心不全・睡眠時無呼吸) |
□塩澤 知之 (初診兼) (一般・不整脈) |
– |
髙野 信太郎 (一般・不整脈) |
□ 和田 英樹 (初診兼) (一般・狭心症・インターベンション・末梢動脈疾患・TAVI) |
|
| 3診 | – |
– |
– |
谷津 翔一郎【第1,2,3,5】 (一般・心不全・睡眠時無呼吸) |
– |
– |
|
| 5診 | – |
– |
– |
設樂 準 (初診兼) (一般・虚血性心疾患・心不全・睡眠時無呼吸) |
秋山 翔 (初診兼) (一般) |
延島 優香 (初診兼) (一般) |
|
| 午後 | 月 | 火 | 水 | 木 | 金 | 土 | |
| 1診 | – |
◎ 荻田 学 (一般・虚血性心疾患・TAVI) |
□遠藤 裕久 (初診兼) (一般・心臓弁膜症(【TAVI・Mitra Clip】) |
◎ 諏訪 哲 (一般・心筋梗塞・狭心症) |
◎ 諏訪 哲 (一般・心筋梗塞・狭心症) |
– |
|
| 2診 | – |
– |
髙野 信太郎/ 佐々木 玲聡 (ペースメーカー) |
山田 瑛文 (初診兼) (一般) |
髙野 信太郎 (一般・不整脈) |
– |
|
| 3診 | – |
– |
– |
– |
◎ 荻田 学【第2,3,4,5】 (初診兼) (一般・虚血性心疾患) |
– |
|
| 5診 | 稲葉 慎太郎 (初診兼) (一般) |
原 晴彦 (初診兼) (一般) |
設樂 準 (一般・虚血性心疾患・心不全・睡眠時無呼吸) |
– |
– |
– |
医師紹介

おぎた まなぶ
荻田 学
認定医・専門医など
専門分野

すわ さとる
諏訪 哲
認定医・専門医など
専門分野

しおざわ ともゆき
塩澤 知之
認定医・専門医など
専門分野

わだ ひでき
和田 英樹
認定医・専門医など
専門分野

えんどう ひろひさ
遠藤 裕久
認定医・専門医など
専門分野

したら じゅん
設樂 準
認定医・専門医など
専門分野

やつ しょういちろう
谷津 翔一朗
認定医・専門医など
専門分野

のぶしま ゆか
延島 優香
認定医・専門医など

いなば しんたろう
稲葉 慎太郎
認定医・専門医など

やまだ あきふみ
山田 瑛文
認定医・専門医など

はら はるひこ
原 晴彦
認定医・専門医など
専門分野

しゅ さくらこ
朱 櫻華
認定医・専門医など

あきやま しょう
秋山 翔
認定医・専門医など

にしめ りょう
西銘 亮

わたなべ りく
